作者:会员上传 阅读:1
更新时间:2023-08-05 16:19:29发布时间:24小时内
世界卫生组织国际癌症研究机构(IARC)2021年发布的数据显示:乳腺癌新增人数达226万,超过肺癌成为全球发病率最高的恶性肿瘤。在我国,根据2022年国家癌症中心的统计数据,2016年中国女性乳腺癌新发病例306,000,发病率45.37/10万,位于女性最常见的恶性肿瘤之首。有研究表明,乳腺癌的发病人群也呈现了明显的年轻化趋势,严重威胁女性健康。
根据是否有基因突变、激素受体和细胞分子状态,CSCO指南将乳腺癌分为四个亚型:Luminal A、Luminal B、HER-2过表达型和三阴型(Basal-like型),各型乳腺癌具有不同的临床和肿瘤生物学特性,根据分子分型结果指导临床用药已成为乳腺癌临床诊疗的标准。
随着研究的深入,德曲妥珠单抗在HER2低表达人群中显示出良好的抗肿瘤活性,HER-2低表达已成为晚期乳腺癌中预测临床疗效的药物选择指标,有望引导HER2低表达人群迈向靶向治疗的新时代。根据FDA、NCCN及CSCO等批准情况,目前乳腺癌的整体治疗策略可参照下图:
1、luminal型乳腺癌介绍
luminal型乳腺癌根据雌激素受体(estrogen receptor, ER)、孕激素受体(progesterone receptor, PR)、Ki-67表达情况分为luminal A型和luminal B型,约占乳腺癌的70%。此型乳腺癌患者的辅助治疗中,内分泌治疗占主导地位,而是否需要辅助化疗有时存在争议。乳腺癌CSCO、NCCN指南推荐进行多基因检测,可帮助预测复发风险,也可作为部分激素受体阳性、HER2阴性患者选择辅助化疗的重要依据。
2、什么是21基因检测?
21基因检测是对21个与乳腺癌相关的基因的mRNA表达量进行定量检测,21基因中有16个肿瘤相关基因和5个参考基因。根据这些基因的检测结果,可以通过复发风险评分系统(recurrence score,RS)预测患者的复发风险,并为乳腺癌患者的预后、治疗提供指导信息。
3、21基因检测结果如何解读?
1)对于激素受体阳性(HR+)、HER2阴性(HER2-)、淋巴结阴性(N-)(pN0;肿瘤>0.5cm)的患者建议:RS≤15: 在内分泌治疗的基础上不推荐辅助化疗;16
2)对于激素受体阳性(HR+)、HER2阴性(HER2-)、淋巴结阳性(1-3个腋窝淋巴结转移,肿瘤组织>0.5cm)的患者建议:RS<26: 绝经前患者在内分泌治疗的基础上考虑辅助化疗,绝经后患者在内分泌治疗的基础上不推荐辅助化疗;RS≥26:在内分泌治疗的基础上推荐辅助化疗。
4、21基因检测适用人群
乳腺癌21基因检测主要适用于处于早期的HR阳性、HER-2阴性、淋巴结阴性的乳腺癌患者。淋巴结阳性(1-3个腋窝淋巴结转移)、HR阳性、HER-2阴性的乳腺癌患者,也可以通过21基因检测评估化疗获益。
5、乳腺癌21基因检测的优势
目前乳腺癌NCCN指南推荐的多基因检测除了21基因检测,还有70基因、50基因、12基因检测等多种类型,只有21基因检测被同时推荐用于预测复发风险和辅助化疗获益情况,且已被临床数据验证。其他类型的多基因检测仅能用于预后评估,化疗疗效预测有待临床进一步确认。

1、HER-2过表达型乳腺癌介绍
HER-2过表达型乳腺癌约占全部乳腺癌的15%~20%,恶性程度高,病情进展迅速,易发生淋巴结转移,预后较差。以曲妥珠单抗、帕妥珠单抗为主的抗HER2单克隆抗体的应用显著提高了HER2过表达乳腺癌患者的生存期,拉帕替尼、吡咯替尼、奈拉替尼和图卡替尼等小分子酪氨酸激酶抑制剂进一步改善了晚期患者的预后。随着治疗手段发展,HER-2两分类不再满足临床需求,HER-2低表达概念被提出,ADC抗体偶联药德曲妥珠单抗在HER-2低表达人群中也显示出良好的生存获益。所以准确检测及评估HER2状态对于确定抗HER2治疗的获益人群至关重要。
2、HER-2过表达型乳腺癌检测技术
HER-2常用的检测方法包括免疫组织化学(IHC)和荧光原位杂交技术(FISH)。其中,IHC检测的是HER-2蛋白水平的表达情况,FISH检测的是基因的扩增情况。两种检测方式结合才是判断HER-2是否为阳性的金标准。
3、HER-2过表达型乳腺癌检测结果判读
1)HER-2的IHC结果判读
HER-2阳性:IHC评分为3+,>10%的浸润癌细胞呈现强、完整且均匀的细胞膜染色;
HER-2阴性:IHC评分为0,无着色或≤10%的浸润癌细胞呈现不完整的、微弱的细胞膜染色;
HER-2低表达:IHC评分为1+,>10%的浸润癌细胞呈现不完整的、微弱的细胞膜染色;
HER-2结果不确定:IHC评分为2+,有2种情况,第一种为>10%的浸润癌细胞呈现弱-中等强度的完整细胞膜染色;第二种为≤10%的浸润癌细胞呈现强而完整的细胞膜染色。
HER-2检测结果为IHC 2+时,应当进一步通过FISH来确定检测结果。
乳腺癌HER-2双探针荧光原位杂交检测结果:红色为HER-2荧光信号;绿色为CEP17荧光信号,图A为阳性结果,图B为阴性结果。
2)HER-2的FISH结果判读
4、HER-2检测适宜人群
HER-2的表达状态对乳腺癌患者的诊疗非常重要,故国内外指南均推荐对所有新诊断的乳腺癌患者进行HER-2检测,而对于复发转移的患者,若有可能获取肿瘤组织,也建议对复发病灶或转移病灶进行HER-2检测。
1、三阴型乳腺癌介绍
三阴型乳腺癌(TNBC)是所有乳腺癌中恶性程度最高的一种类型,容易复发、容易转移,占所有乳腺癌的12%-20%。以往TNBC的治疗手段主要依靠手术和化疗,但是随着靶向和免疫药物在临床上的应用,基因检测也有助于辅助TNBC患者的治疗及提高他们的生存期和生活质量。
2、三阴型乳腺癌治疗靶点
随着分子机制探索的不断深入,已有诸多靶点用于TNBC的治疗,使之有了新的治疗选择。如乳腺癌易感基因(BRCA1和BRCA2)、磷脂酰肌醇3激酶/蛋白激酶B/哺乳类动物雷帕霉素靶蛋白(PI3K/AKT/mTOR)、滋养层细胞膜抗原2(TROP2)、神经营养型受体酪氨酸激酶(NTRK)、细胞程序性死亡受体1(PD1)、细胞程序性死亡受体-配体1(PD-L1)等。
乳腺癌易感基因BRCA1和BRCA2属于同源性重组修复(HRR)基因,在三阴性乳腺癌中携带较高的BRCA1/2基因的突变率(约10%-20%)。研究发现,携带BRCA突变的TNBC患者使用PARP抑制剂可显著改善患者的无病生存期和总生存期,因此早在2018年FDA已批准奥拉帕利用于治疗携带胚系BRCA基因突变(gBRCAm)、且人类表皮生长因子受体2(HER2)阴性的转移性乳腺癌患者;在2022年批准用于已接受过化疗的BRCA突变、HER2阴性、高风险乳腺癌的患者的辅助治疗。此外,FDA还批准另一款PARP抑制剂Talazoparib用于存在有害或疑似有害的gBRCAm、HER2阴性局部晚期或转移性乳腺癌患者。
此外,乳腺癌NCCN指南推荐,对于复发性不可切除(局部或区域性)或IV期(M1)的TNBC患者,还可检测NTRK融合、RET融合、HER2突变、胚系PALB2突变等生物标志物来指导靶向药物;检测PD-L1表达、TMB、MSI来指导免疫药物的使用。
1、研究表明
研究表明,5%~10%的乳腺癌患者具有明确的遗传基因突变,称之为遗传性乳腺癌。最常见的与乳腺癌风险相关的突变基因是BRCA1/2基因。因此准确预测BRCA突变情况并采取相应的预防及诊治措施至关重要。
2、BRAC1/2检测适宜人群
一般认为,如果有以下情况,建议进行遗传基因的筛查,包括发病年龄较早(≤50岁);家族中有多人年龄较小就发生乳腺癌;有乳腺癌、卵巢癌、胰腺癌家族史;同一名妇女先后或同时发生乳腺癌和卵巢癌;双侧乳腺都患癌;德系犹太人后裔;家族中有男性乳腺癌等。
3、其他易感基因介绍
1)研究发现除BRCA1/2外,ATM、CHEK2、PALB2等基因的蛋白截断变异与乳腺癌整体患病风险增加相关。与普通女性相比,上述基因变异的癌症风险分别为2.1-10.57倍不等。其中,ATM和CHEK2的蛋白截断变异与ER阳性乳腺癌风险增加有关,而BARD1、BRCA1、BRCA2、PALB2、RAD51C和RAD51D的蛋白截断变异则与ER阴性癌症风险增加有关。
2)同时,ATM、CHEK2和TP53的罕见错义变异与乳腺癌总体风险相关,而BRCA1、BRCA2和TP53,根据标准可被归类为致病的错义变异与乳腺癌总体风险相关,风险与蛋白截断变异相似。
3)综上,通过遗传基因检测可以帮助筛查遗传患病风险,明确病因,提醒高风险人群定期体检,提早预防肿瘤的发生。

一“菌”毁所有!胃癌治疗疗效不佳可能是它在作怪
(0)人阅读2023-07-10
早期胃癌真的完全没有症状吗?
(2)人阅读2023-07-10
基因检测=科学算命?正确认识癌症的基因检测
(1)人阅读2023-07-10
胃癌基因检测
(0)人阅读2023-07-10
一文读懂肿瘤精准用药基因检测,医生和患者(及家属)一定要看看,不容错过!
(3)人阅读2023-07-09
肿瘤基因检测真的能“算命”?这几类人确实需要检测,有你吗?
(1)人阅读2023-07-09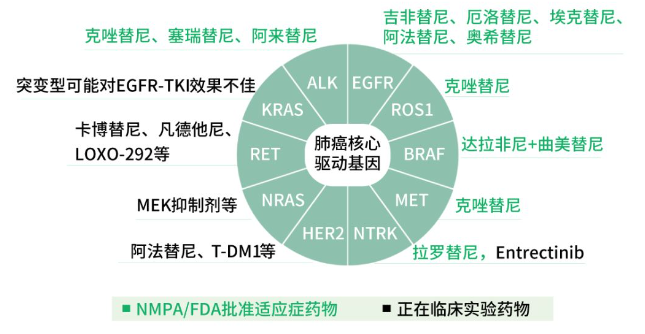
肿瘤基因检测如何真正帮助到患者?
(3)人阅读2023-07-09
肿瘤患者,要做基因检测吗?
(1)人阅读2023-07-09
肿瘤基因检测到底哪些人需要做?
(4)人阅读2023-07-09
晚期肾癌初始靶向治疗的真实世界生存转归和预后因素如何?
(0)人阅读2023-07-08
肾癌高危因素有6个 预防肾癌该怎么做
(0)人阅读2023-07-08
咳嗽总不好,也可能是肾癌肺转移,胸部CT能早发现!
(1)人阅读2023-07-08